Stresshormon Cortisol: Symptome, Tests beim Hausarzt & Tagesprofil – klar erklärt
Was ist das Stresshormon? Cortisol ist ein körpereigenes Hormon aus der Nebennierenrinde, das Blutdruck und Blutzucker mitsteuert – und einem Tagesrhythmus folgt: morgens aktivierend, abends niedrig.
Wichtig (für echte Aussagekraft): Bei Beschwerden sind nicht „Zahlen allein“ entscheidend, sondern Uhrzeit, Schlaf, Belastung, Medikamente und der Verlauf. Genau darum sind Test + Kontext in der Praxis so viel wertvoller als wilde Selbsttests.
Das Wichtigste in 60 Sekunden
- Typisch: morgens höher (7–9 Uhr), abends niedrig.
- Häufig: Schlafmangel, Infekt, Schmerz, Koffein/Alkohol oder intensives Training verschieben Werte.
- Welcher Test? Blut morgens; bei „müde aber wach“ oft Speichel-Tagesprofil.
- Erster Hebel: feste Schlafzeit + Koffein-Stopp nach 14 Uhr (7 Tage testen).
Romanplatz 9, 80639 München · Tel. 089 170 765 · Labor-Ablauf: Blutbild & Laborwerte · Vorsorge: Check-up
Symptome: passen Beschwerden zu einem Rhythmusproblem?
Häufige Muster (nicht beweisend – aber in der Praxis sehr typisch):
- Schlaf: Einschlafen schwierig, Durchschlafen schwierig, früh wach
- Kopf: Grübeln, Reizbarkeit, Konzentrationsprobleme
- Körper: Heißhunger abends, Gewicht am Bauch, Blutdruckanstieg
- Leistung: Crash am Nachmittag, schlechte Regeneration
- Eher „zu flach“: Schwindel, niedriger Blutdruck, ausgeprägte Erschöpfung
Wenn Sie parallel Blutzucker, Schilddrüse oder Eisen abklären möchten: das passt oft in ein strukturiertes Basislabor. Details hier: Laborwerte in der Praxis.
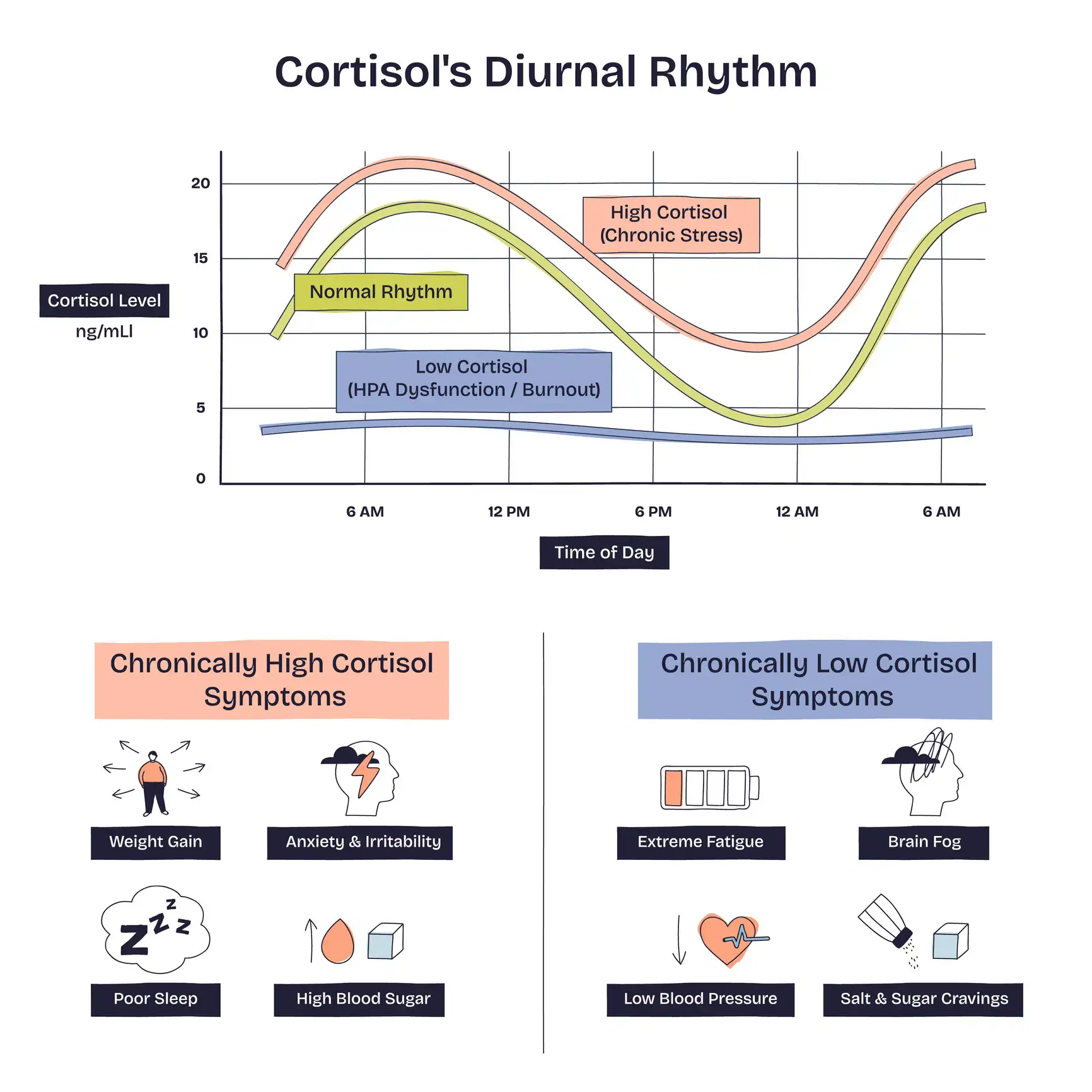
Tagesprofil: warum Uhrzeit wichtiger ist als der Einzelwert
Leitfrage in der Praxis: passt die Kurve zu Schlaf, Alltag und Beschwerden?
| Zeitpunkt | Typische Erwartung | Was bedeutet Abweichung? |
|---|---|---|
| 7–9 Uhr | höchster Bereich | zu flach → Müdigkeit/Antrieb niedrig; zu hoch → häufig Stress, Schlafmangel, Schmerz, Infekt |
| Mittag | fallend | zu hoch → Belastung/Timing; zu niedrig → Crash möglich (auch Ess-/Schlafrhythmus prüfen) |
| Abend/Nacht | niedrig | zu hoch → Einschlafprobleme, „müde aber wach“, Grübeln |
Ampel: Was ist wahrscheinlich – und was muss abgeklärt werden?
Grün wahrscheinlich Rhythmus/Alltag
- spätes Licht/Display/Arbeit
- Koffein am Nachmittag
- Alkohol am Abend
- Stress ohne echte Pausen
Hier bringt ein 7–30-Tage-Plan oft spürbare Verbesserung.
Gelb sinnvoll strukturiert testen
- Schlafstörung über Wochen
- Blutdruck/Blutzucker kippen
- Erschöpfung + Infektanfälligkeit
Morgen-Blut + Basislabor, ggf. Speichel-Tagesprofil.
Rot Warnzeichen
- starker Muskelschwund, schwere Schwäche
- neue massive Blutdruckspitzen
- Verdacht auf endokrinologische Störung
Zeitnah ärztlich abklären, ggf. Endokrinologie.
Test beim Hausarzt: welches Verfahren passt zu welcher Frage?
Rhythmus Speichelprofil (mehrere Zeitpunkte)
Überproduktion-Verdacht 24h-Urin + gezielte Abklärung
| Methode | Stärke | Typischer Fehler |
|---|---|---|
| Blut | Basis-Screening, gut standardisierbar | Uhrzeit fehlt / „irgendwann am Tag“ |
| Speichelprofil | Tagesverlauf sichtbar (z. B. abends „zu wach“) | Probenzeitpunkte nicht eingehalten |
| 24h-Urin | Gesamtproduktion | unvollständige Sammlung |
Terminoptionen & Ablauf: Online-Termin buchen oder telefonisch 089 170 765.
7-Tage-Plan: Stresshormone senken ohne „Wundermittel“
- Feste Schlafzeit (±30 Min) an 7 Tagen.
- Koffein-Stopp nach 14 Uhr (auch Cola/Energy).
- Abendlicht reduzieren (60 Min vorher: helles Licht/Displays runter).
- 10–20 Minuten Tageslicht morgens (direkt nach dem Aufstehen).
- Moderate Bewegung: 20–30 Min zügig gehen.
- Mini-Reset 3× täglich: 2 Minuten langsam ausatmen (z. B. 4 ein / 6–8 aus).
- Abend leicht: große Mahlzeit nicht direkt vor dem Schlaf; Alkohol reduzieren.
30-Tage-Plan (wenn es „festhängt“)
- 2× Kraft/Woche (moderat) + 2–3 Spaziergänge
- Blutzucker stabil: Protein + Ballaststoffe zu Hauptmahlzeiten
- Alkohol-Experiment: 14 Tage deutlich reduzieren, Schlaf vergleichen
- Labor gezielt: Blutbild, Ferritin, TSH, CRP, Elektrolyte nach Bedarf
- Stressoren sortieren: 1–2 konkrete Maßnahmen (Pausen, Grenzen, Termine)
Häufige Fehler (die die Kurve oft verschlechtern)
- Einzelwert ohne Uhrzeit („morgens“ ist nicht automatisch 7–9 Uhr).
- Supplements statt Takt: erst Schlafzeit + Licht + Koffein sauber, dann Feinoptimierung.
- Alkohol als Einschlafhilfe: Schlaf wird oft fragmentiert – am Ende fühlt man sich „kaputter“.
- Zu hartes Training bei Schlafmangel: kurzfristig „Push“, langfristig schlechtere Regeneration.
- Keine Dokumentation: Infekt, Schmerz, Medikamente, Schichtarbeit, Jetlag – alles beeinflusst.
Wann zum Arzt – kurz & klar
- Schlafstörung/Unruhe > 4 Wochen trotz guter Schlafhygiene
- deutlich neue Blutdruckspitzen, Herzrasen, starke Leistungseinbrüche
- ungewollter Gewichtsverlust, Muskelschwund, ausgeprägte Schwäche
- Verdacht auf endokrine Ursache (z. B. auffällige Begleitwerte/typische Zeichen)
Passend dazu: Blutbild & Laborwerte (Ablauf & Terminoptionen).
FAQ – kurz & snippet-fähig
Was ist das Stresshormon Cortisol – und wofür ist es gut?
Es wird in der Nebennierenrinde gebildet und hilft u. a. beim morgendlichen „Anlaufen“, stabilisiert Blutdruck/Blutzucker und gehört zur Stressreaktion. Kurzfristig sinnvoll – dauerhaft ungünstig, wenn Schlaf und Regeneration leiden.
Welche Symptome sprechen für ein Ungleichgewicht der Stresshormone?
Häufig sind Schlafstörungen (v. a. frühes Erwachen), innere Unruhe, Leistungseinbruch, Heißhunger abends, Blutdruckanstieg oder schlechte Regeneration. Symptome sind unspezifisch – der Kontext entscheidet.
Kann man Cortisol messen – und welcher Test ist sinnvoll?
Ja. Für den Einstieg ist ein Blutwert morgens (7–9 Uhr) sinnvoll. Wenn der Tagesverlauf im Fokus steht (z. B. abends „zu wach“), ist ein Speichelprofil mit mehreren Zeitpunkten oft aussagekräftiger.
Muss man für den Cortisol-Test nüchtern sein?
Meist nicht zwingend. Entscheidend ist die Standardisierung: morgens (7–9 Uhr) und mit dokumentiertem Kontext (Schlaf, Koffein, Alkohol, Training, Medikamente). Wenn gleichzeitig andere Nüchternwerte geplant sind, kann Nüchternheit sinnvoll sein.
Was kostet ein Cortisol-Test beim Arzt – und übernimmt die Krankenkasse?
Das hängt vom Anlass ab: Bei medizinischer Fragestellung mit Beschwerden/verdächtigem Muster ist es häufig Kassenleistung im Rahmen der Diagnostik. Reine Profil-Fragen ohne Warnzeichen können IGeL sein. Wir klären das vorab transparent.
Wie kann man Stresshormone senken – ohne „Wundermittel“?
Am zuverlässigsten: Schlafzeit stabilisieren, Abendlicht reduzieren, Koffein nach 14 Uhr stoppen, moderat bewegen und echte Pausen einplanen. Bei anhaltenden Beschwerden sollten Ursachen und Medikamente ärztlich geprüft werden.
Quellen (dofollow)
PubMed: Circadian regulation
PubMed: HPA axis / stress response
PubMed Suche: sleep restriction
DGE: Wissenschaftsbereich
Hinweis: Referenzbereiche sind laborabhängig. Für die Einordnung zählt immer Uhrzeit + Kontext + Beschwerden.