Kalium zu niedrig (Hypokaliämie): Symptome, Ursachen, EKG & ab wann gefährlich
Kalium zu niedrig – ab wann gefährlich (mmol/l), welche Symptome typisch sind, die häufigsten Ursachen und was du sofort tun solltest. Mit Diagnostik-Pfad, EKG-Zeichen, kaliumreicher Ernährung & großer FAQ.
Romanplatz 9, 80639 München – nahe Neuhausen/Nymphenburg.
Hypokaliämie – was ist das?
Von Hypokaliämie sprechen wir, wenn der Kalium-Serumspiegel unter dem Referenzbereich liegt (typisch 3,5–5,0 mmol/l; laborabhängig). Kalium im Serum zu niedrig erhöht die neuromuskuläre Erregbarkeit und kann Herzrhythmus und Darmmotorik beeinträchtigen.
Pathophysiologie – warum „Kalium erniedrigt“ problematisch ist
- Na⁺/K⁺-ATPase & Ionen-Gradienten bestimmen Ruhe-/Aktionspotenzial.
- Alkalose, Insulin-Bolus, β₂-Mimetika verschieben K⁺ intrazellulär → Serum fällt.
- Mg-Mangel verstärkt renalen K⁺-Verlust und vermindert Substitutionswirkung.
Mitdenken: Na⁺/Mg²⁺/Ca²⁺, pH/BBG, Volumen, Medikamente.
Kalium zu niedrig – ab wann gefährlich?
Grenzwerte (orientierend, laborabhängig)
Leicht erniedrigt: ~3,0–3,4 mmol/l → Ursachen prüfen, Verlauf kontrollieren.
Mittel: ~2,5–2,9 mmol/l → Therapie einleiten, EKG erwägen.
Schwer: <2,5 mmol/l → zeitnahe ärztliche Abklärung, ggf. stationär.
Warnzeichen
neue Rhythmusstörungen, Lähmungsgefühl, Synkope
Messsicherheit
kurz stauen, nicht „fausten“, ggf. Wiederholung
Kontext
Labor + EKG entscheiden über Dringlichkeit
Hypokaliämie – häufige Ursachen
| Mechanismus | Beispiele | Hinweis |
|---|---|---|
| GI-Verluste | Durchfall, Erbrechen, Laxantien-Abusus | häufig |
| Renale Verluste | Schleifen-/Thiazid-Diuretika, Hyperaldosteronismus, Tubulopathien | Medikation prüfen |
| Intrazelluläre Verschiebung | Insulin-Bolus, β₂-Mimetika, Alkalose | BBG/pH beachten |
| Geringe Zufuhr | Mangelernährung, restriktive Diäten | Diät-Anamnese |
| Mg-Mangel | verstärkt K-Verlust, senkt Therapieansprechen | Mg mitbestimmen |
Kalium zu niedrig – Ursachen in 40 Sekunden
Meist Verluste (GI/renal). Oft Medikamente (Diuretika), auch Shift durch Insulin/β₂-Mimetika/Alkalose. Immer Mg mitdenken.
Hypokaliämie – Symptome
- Muskeln/Nerven: Schwäche, Krämpfe, Parästhesien, ggf. Paresen
- Darm: Obstipation bis paralytischer Ileus
- Herz: Palpitationen, Extrasystolen, tachy-/bradykarde Rhythmusstörungen
- Allgemein: Müdigkeit, Antriebslosigkeit, Konzentrationsminderung
Bei Herzzeichen: Labor + EKG veranlassen.

Hypokaliämie im EKG: worauf achten?
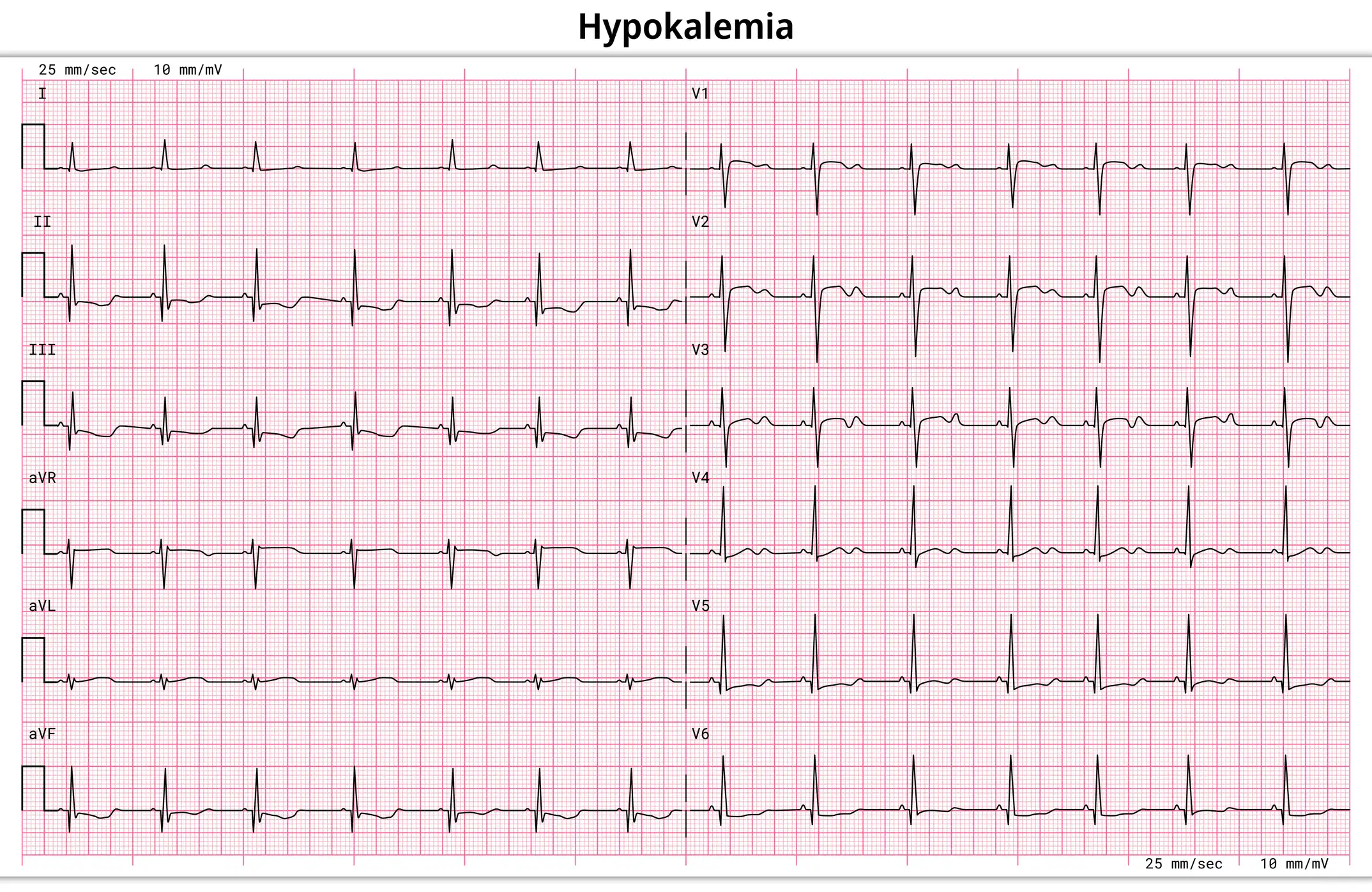
- T-Wellen flach/negativ, U-Wellen sichtbar
- ST-Senkung, T/U-Verschmelzung → „QU-Verlängerung“
- Arrhythmien möglich – immer mit Klinik & Labor bewerten
Diagnostik-Pfad: strukturiert vorgehen
1. Wert bestätigen
saubere Abnahme; bei Zweifel Wiederholung (Präanalytik!).
2. Klinik & EKG
Symptome + EKG-Zeichen erfassen.
3. Laborpaneel
K⁺, Na⁺, Mg²⁺, Ca²⁺, Krea/eGFR, Glukose, pH/BBG je Kontext.
4. Ursachen clustern
GI/renal/Shift/Zufuhr; Medikation prüfen.
Kalium zu niedrig – was tun?
Sofort-Schritte
- Labor + EKG veranlassen
- Ursachen sortieren (GI/renal/Shift, Medikation, Mg)
- Substitution ärztlich dosiert (oral/IV je Schweregrad)
Stabilisierung
- Mg-Korrektur zur Rhythmussicherheit
- Auslöser stoppen (Diuretika-Regime, Laxantien, Insulin-Peaks)
- Monitoring: Verlaufslabore ± EKG
Keine Selbstmedikation „ins Blaue“ – erst messen, dann gezielt behandeln.
Ernährung bei Kaliummangel: kaliumreich & alltagsnah
Als Orientierung gelten für Erwachsene häufig 3.500–4.700 mg K⁺/Tag (situationsabhängig). Bei dokumentiertem Mangel unterstützt eine kaliumreichere Auswahl – stets in Kombination mit Therapie & Kontrollen.

| Lebensmittel | Kalium (mg/100 g) | Praxis-Hinweis |
|---|---|---|
| Weiße Bohnen (gekocht) | ~450–1180 | sehr reich – Portionsgrößen planen |
| Kartoffeln | ~420–535 | schonend garen |
| Spinat (gekocht) | ~460–560 | nährstoffschonend zubereiten |
| Linsen (gekocht) | ~800+ | Protein + Kalium |
| Nüsse (Mandeln/Cashew) | ~560–1020 | Energiedicht – Menge beachten |
| Banane | ~360 | praktischer Snack |
| Avocado | ~480 | gute K⁺-Quelle |
Risikogruppen & besondere Situationen
- Ältere (Polypharmazie, Diuretika, Ernährung)
- Herz/Niere – engmaschige Kontrollen
- Leistungssport/Hitze (Schwitzen, Volumen, Elektrolyte)
- Schwangerschaft/Stillzeit (individuelle Bedarfe)
- Ess-/Malabsorptionsstörungen
Prävention & Verlauf
Intervalle nach Befund/Therapie anpassen.
Diuretika, Laxantien, Insulin-Spitzen – regelmäßig prüfen.
Kaliumreiche Auswahl + realistische Planung & Kochmethoden.
FAQ – Kalium zu niedrig
Kalium zu niedrig – ab wann gefährlich?
<3,0 mmol/l oder niedriger Wert mit EKG-Veränderungen/neurologischen Zeichen gilt als kritisch; <2,5 mmol/l: zeitnahe Abklärung, ggf. stationär.
Hypokaliämie Symptome?
Schwäche, Krämpfe, Parästhesien, Obstipation; Herzstolpern/Arrhythmien, Schwindel – bei Herzzeichen EKG.
Kalium zu niedrig Ursachen?
GI-Verluste, Diuretika, Insulin/β₂-Mimetika/Alkalose (Shift), geringe Zufuhr, Mg-Mangel.
Kalium im Serum zu niedrig – was tun?
Labor + EKG, Ursachen clustern, ärztlich dosierte Substitution (oral/IV), Mg korrigieren, Verlaufslabore.
Hypokaliämie EKG – was sieht man?
Flache/negative T-Wellen, U-Wellen, ST-Senkung; scheinbare „QT“-Verlängerung durch QU.
Labor & Sprechstunde: Klarheit schaffen
Wir klären Ursachen, prüfen Werte mit Labor & EKG und planen die nächsten Schritte – alltagsnah und sicher.
oft innerhalb von 48 h
Plan nach Befund & Lebenssituation
Romanplatz 9 · Neuhausen/Nymphenburg
